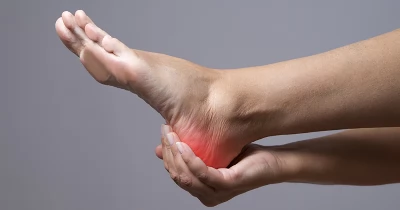
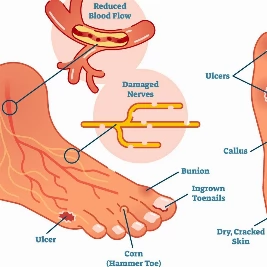
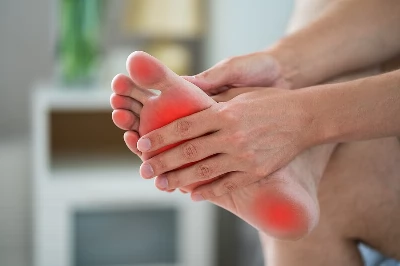
Βιβλιογραφεία
–Dinneen SF, Gerstein HC: The association of microalbu minuria and mortality in non-insulin-dependent diabete mellitus: A systematic overview of the literature. Arch Inte Med 1997; 157•.1413-1418.-Ford ES, Giles WH, Dietz WH: Prevelence of the mete bolic syndrome among US adults: Findings from the Thi/ National Health and Nutrition Examination Survey. JAVI 2002; 287:356-359.-Peripheral arterial disease in people with diabetes m litus. Diabetes care 2003; 26•.3333-3341.-Adler Al, et al: lower-extrimity amputation in diabete The independent effects of peripheral vascular diseas sensory neuropathy and foot ulcers. Diabetes Care 19 22:1029-1035.-LoGerfo FW: Trends in the care of the diabetic foot: E panded role of arterial reconstruction. Arch Surg 19 127:617-621.-Boyko EJ, Ahroni JH, Smith DG, Davignon D. Increas mortality associated with diabetic foot ulcer. Diabet M 1996; 13:967-72.-Jude EB, Boulton AJM. End stage complications of betic neuropathy. Diabetes Rev 1999; 7:395-410.-Arora S, et al: Cutaneous microcirculation in the neuropathic diabetic foot improves significantly, but not completely after successful lower extremity revascularization. J Vasc surg 2002; 35:501-505.-Parkhouse N, Le Quence PM: Impaired neurogenic vascular response in patients with diabetes and neuropathic foot lesions. N Eng J Med 1988; 318:1306-1309.-Reiber GE, Vileikyte L, Boyko EJ, et al. Causal pathway for incident lower extremity ulcers in patients with diabetes from two settings. Diabetes Care 1999; 22:157-62.-Jude EB, Oyibo SO, Chalmers N, Boulton AJM. Peripheral arterial disease in diabetic and non-diabetic patients: a comparison of severity and outcome. Diabetes Care 2001 ; 24:1433-7.-Lavery LA, Armstrong DG, Vela SA, et al. Pragtical criteria for screening patients at high risk of diabetic foot ulceration. Arch Int Med 1998; 26:157-62.-Murray HJ, Young MJ, Boulton AJM. The relationship between callus formation, high pressures and neuropathy in diabetic foot ulceration. Diabet Med 1996; 13:979-82.-Cavanagh PR, Young MJ,Adams JE, Vickers KL, Boulton AJM. Radiographic abnormalities on the feet of patients with diabetic neuropathy. Diabetes Care 1994; 17:201-9.-Delamaire M, Maugendre D, Moreno M, Le Goff MC, Allaniv H, Genetet B. Impaired leukocyte functions in diabetic patients. Diabet Med 1997; 14:29-34.-Sorensen LT, Karlsmark T, Gottrup F. Abstinence from smoking reduces incisional wound infection: a randomized controlled trial. Ann Surg 2003; 238:1-5.-Zacur H, Kirsner RS. Debridement: rational and therapeutic options. Wound 2002;14 (Suppl-Consensus Development Conference on Diabetic Foot Wound Care:7-8 April 1999, Boston, Massachusetts. Diabetes Care 1999; 22:1354-60.